Физиологические особенности и свойства сердечной мышцы
Сердечная мышца, также как и скелетная, обладает следующими физиологическими свойствами:
- возбудимость,
- сократимость,
- проводимость.
Однако миокард в отличие от скелетной мускулатуры обладает еще одним особым свойством — автоматией.
Автоматия — это способность сердца ритмично возбуждаться и сокращаться без каких-либо влияний извне, то есть под влиянием импульсов, возникающих в нем самом.
Самопроизвольное возбуждение возникает в сердце в узлах и пучках проводящей системы.
Проводящая система сердца
К проводящей системе сердца относят следующие отделы:
1. Синусно-предсердный (синоатриальный узел):
- располагается под правым ушком у места впадения верхней полой вены в правое предсердие,
- находится под эпикардом,
- площадь 20*2 мм^2,
- состоит из 40 тыс. клеток,
- обильно снабжен капиллярами и нервами.
2. Межпредсердные и межузловые проводящие пути — передают возбуждение по предсердиям.
Их выделяют 3:
- передний (пучок Бахмана),
- средний (Веннебаха),
- задний (Торела).
3. Предсердно-желудочковый узел (атрио-вентрикулярный):
- располагается в нижней части межпредсердной перегородки,
- под эндокардом правого предсердия,
- иннервируется волокнами блуждающего и симпатического нервов.
4. Пучок Гиса отходит от атрио-вентрикулярного узла:
- длина 8-10 мм,
- идет по межжелудочковой перегородке,
- на ее вершине раздваивается на правую и левую ножки.
5. Волокна Пуркинье:
- сеть атипичных волокон в стенках обоих желудочков,
- с них передается возбуждение на сократительный миокард желудочков.
Проводящая система сердца:
- атипичные кардиомиоциты,
- клетки богаты саркоплазмой,
- поперечная исчерченность в них выражена менее четко,
- мало миофибрилл,
- сохраняет признаки эмбрионального миокарда,
- устойчива к гипоксии,
- энергия образуется за счет активации процессов анаэробного гликолиза.
Во время диастолы в клетках синоатриального узла (водитель ритма I порядка — пейсмейкер):
- уменьшается мембранный потенциал, то есть происходит медленная диастолическая деполяризация (МДД);
- мембранный потенциал (МП) достигает КУД, то есть МП изменяется с 50-60 мВ до 30-40 мВ самопроизвольно — потенциал действия (ПД) или пейсмекерный потенциал, который распространяется по проводящей системе сердца, переходит на миокард.
Особенности пейсмекерных клеток:
- низкий уровень мембранного потенциала (-50 — -60 мВ),
- способность к МДД (снижению МП до КУД самопроизвольно),
- низкая амплитуда ПД (-30 — -50 мВ) без реверсии (в основном).
Причины МДД (связана с особыми свойствами мембраны пейсмейкеров):
- постепенное самопроизвольное увеличение в диастолу проницаемости мембраны для Na и Ca, входящих в клетку;
- уменьшение проницаемости K, выходящую из клетки;
- уменьшение активности Na-K насоса (Na-K-АТФ-азы).
Частота возбуждений в клетках синоатриального узла — 60-80 за 1 мин. Это водитель ритма I порядка.
Способностью к автоматии обладают все нижележащие проводящие системы сердца (атриовентрикулярный узел, пучок Гиса, волокна Пуркинье, атипичные волокна предсердия). Они являются в норме только потенциальными или латентными водителями ритма.
У атриовентрикулярного узла способность к автоматии — 40-50 имп/мин. Это водитель ритма II порядка.
Клетки пучка Гиса — 30-40 имп/мин.
Волокна Пуркинье — около 20 имп/мин.
В. Гаскелл ввел понятие о градиенте автоматии:
Чем дальше расположен очаг автоматии от венозного конца сердца и ближе к артериальному, тем меньшей способностью к автоматии он обладает
Истинным водителем ритма является клетки синоатриального узла.
Фазы возбуждения сердца
При возбуждении возбудимость тканей меняется, проходя через следующие фазы:
- фаза абсолютной рефрактерности,
- фаза относительной рефрактерности,
- фаза экзальтации.
В сердечной мышце фаза абсолютной рефрактерности:
- продолжается немного дольше, чем в скелетной;
- длится всю систолу и захватывает начало диастолы.
Затем возбудимость миокарда постепенно восстанавливается до исходного уровня — это период относительной рефрактерности.
В период абсолютной рефрактерности сердечная мышца способна отвечать на сильный сверхпороговый раздражитель.
В сердце может возникать внеочередное сокращение — экстрасистола.
После экстрасистолы наступает удлиненная пауза между нею и следующей очередной систолой желудочков — компенсаторная пауза. Данная экстрасистола называется также желудочковой экстрасистолой.
Причиной компенсаторной паузы является то, что очередной импульс из синоатриального узла приходит в желудочки в тот момент, когда желудочки находятся в фазе абсолютной рефрактерности, возникшей во время экстрасистолы.
Предсердная экстрасистола — не сопровождается компенсаторной паузой; после нее происходит укорочение диастолы. В результате типичные кардиомиоциты не способны к тетанусу.
В сердце не может возникнуть тетаническое сокращение, что обеспечивает нагнетательную функцию сердца.
В типичных кардиомиоцитах:
- высокий уровень МП — 80-90 мВ,
- высокий уровень ПД (в желудочках до 120 мВ),
- длительность ПД в желудочках 330 мс (0,33 с);
- в предсердиях — 100 мс (0,1 с).
В ПД желудочков 5 фаз:
- 0-нулевая фаза быстрой деполяризации,
- 1-фаза быстрой начальной реполяризации,
- 2-фаза плато,
- 3-фаза быстрой конечной реполяризации,
- 4-диастолический потенциал в период покоя, между ПД.
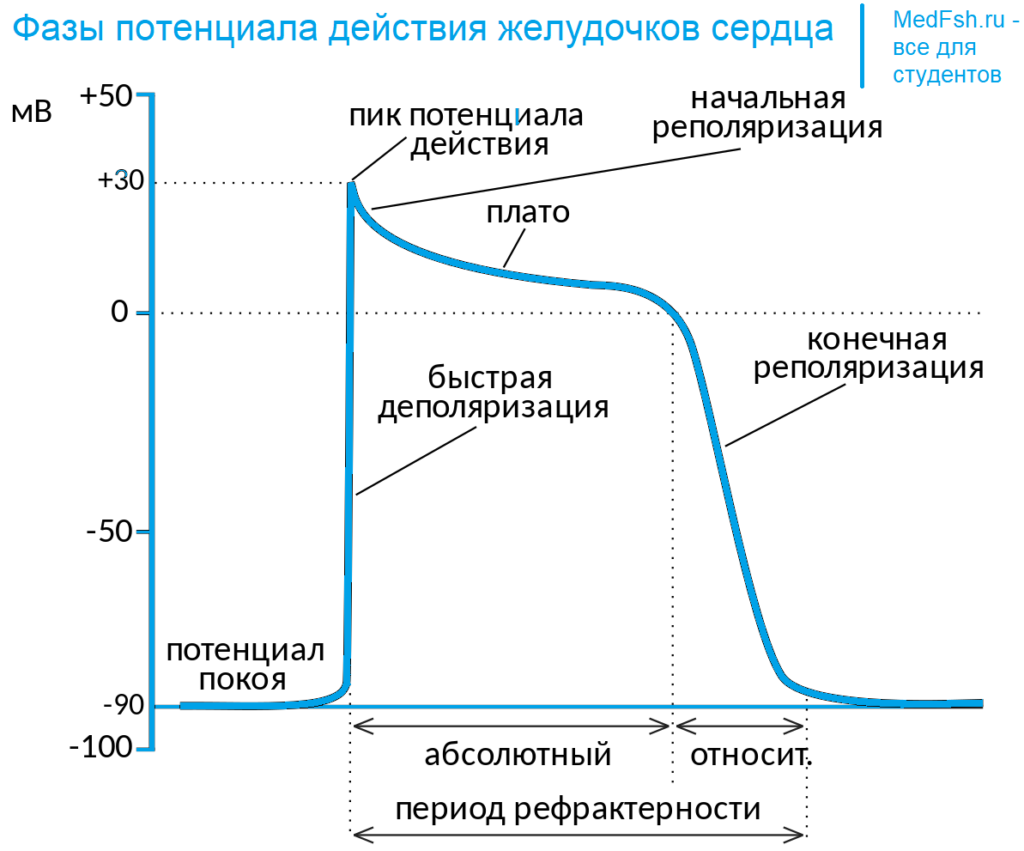
Фаза деполяризации: поступает Na в клетку, возникает состояние абсолютной рефрактерности.
Фаза быстрой начальной реполяризации: вход в клетку Cl.
Деполяризация вызывает активацию медленных Na и Ca каналов.
Поток Na и Ca приводит к развитию плато, так как их входу в клетку противодействует выход из клетки K и потенциал не меняется.
В период плато:
- быстрые Na каналы инактивированы,
- миокард находится в состоянии абсолютной рефрактерности.
Фаза конечной реполяризации:
- медленные Na и Ca каналы закрываются,
- поток выходящих ионов K усиливается.
Реполяризация вызывает постепенное закрытие K каналов и активацию Na каналов, следовательно, возбудимость постепенно восстанавливается — это период относительной рефрактерности.
Проводимость миокарда:
- предсердий — 1 м/с,
- желудочков — 0,8-0,9 м/с.
В пучке Гиса — 1-1,5 м/c, в волокнах Пуркинье — 3 м/c.